Les bouleversements ont été nombreux ces dernières années en cardio-diabétologie. Le nombre croissant de diabétiques nécessitant des prises en charges cardiovasculaire et l’avènement de nouvelles classes médicamenteuses d’antidiabétiques, avec des résultats très favorables dans les études cardio-vasculaires, ont marqué les esprits et amenée les cardiologues à s’intéresser de plus près au diabète ! La mise à jour des recommandations datant de 2013 était donc très attendue, des premières recommandations ont été publiées en 2019 par l’ESC (European Society of cardiology) en collaboration avec l’EASD (European Association for the Study of Diabetes). Ces recommandations ne se résument pas aux complications cardio-vasculaires du patient diabétique, mais leur importance n’a pas été négligée. Si les diabétologues partagent beaucoup des prises de positions des experts cardiologues certaines méritent d’être discutées. La SFD (Société Française de Diabétologie) et la SFC (Société Française de Cardiologie) ont dans ce contexte, à leur tour, publié en mars 2021 un consensus portant sur la stratification du risque cardio-vasculaire et le dépistage des patients diabétiques asymptomatiques.
Les convergences :
- Les complications cardiovasculaires restent la première cause de morbi-mortalité de nos patients diabétiques, leur importance n’est remise en question par personne.
- La détermination d’un objectif glycémique ambitieux généralement définit par une HbA1C inférieur à 7% restent également de mise, bien que cette valeur cible doit être adapté à l’âge et l’état du patient.
- L’éviction des hypoglycémies reste également la préoccupation de tous, notamment en cas d’utilisation d’hypoglycémiants tels que les sulfamides, les glinides ou l’insuline. Sans induire pour autant une dérive de l’objectif de l’HbA1C à la hausse.
- Fixer un niveau optimal de pression artérielle à 130/80 mmHg et viser une pression artérielle systolique entre 120 et 130 mmHg chez certains patients diabétiques selon les dernières données de littérature
- Le retour de l’aspirine en prévention primaire chez certains patients parait logique, sans pour autant être systématique, en prenant en compte la balance bénéfices-risques chez les patients à haut ou très haut risque cardio-vasculaire et à faible risque de saignement.
- Enfin, la lutte contre le tabagisme reste pour tout un point essentiel de la prévention cardio-vasculaire chez les patients diabétiques.
Si les points évoqués font globalement consensus, d’autres éléments des recommandations méritent une analyse à la sensibilité et l’expérience des diabétologues.
Les points qui méritent discussion :
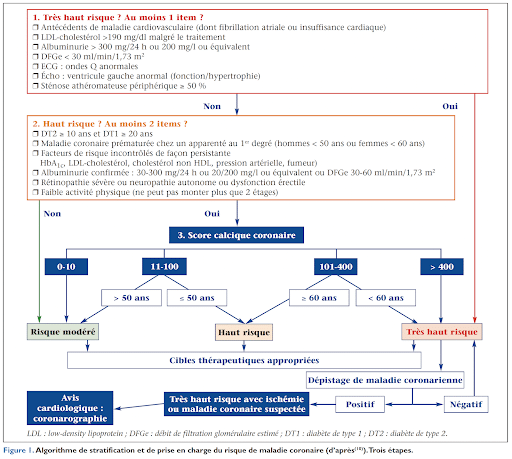
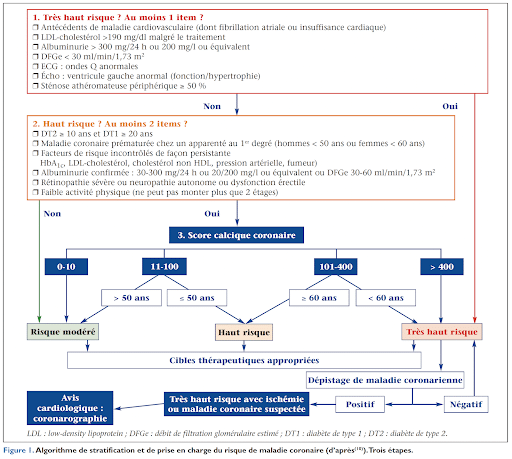
- La définition du risque cardio-vasculaire : les échelles habituellement utilisées avant la mise à jour des recommandations sont considérées insuffisantes, car elles ne prenaient pas en compte le poids du diabète (comme l’échelle SCORE) ou négligeaient son ancienneté ou la qualité de l’équilibre (comme l’échelle Framingham). Les recommandations de l’ESC ont redéfini 3 niveaux de risque chez le patient diabétique considéré soit à « très haut risque », soit à « haut risque » ou à « risque modéré » selon les atteintes d’organe, les facteurs de risque additionnels et l’ancienneté du diabète, sans préciser pour autant les examens de dépistage à réaliser selon le risque. Cette situation pouvait aboutir à multiplier la prescription d’examens complémentaires coûteux sans que cela soit nécessaire chez un patient asymptomatique avec un potentiel effet pervers conduisant à des gestes de revascularisation dont l’intérêt n’est pas toujours avéré. Les recommandations de la SFD et la SFC de 2021 ont permis de préciser la place des examens complémentaires dans le dépistage des patients asymptomatiques, notamment chez les patients considérés à haut risque, dont le risque va être reconsidéré selon le score calcique et l’âge, permettant ainsi de limiter les dépistages systématiques et abusifs.
- Les objectifs cibles de LDL cholestérol : les objectifs se doivent d’être ambitieux et ont une fois de plus été revu à la baisse lors des recommandations de 2019. Mais le seuil de 0.55 g/l chez les patients à très haut risque restent parfois difficiles à atteindre avec une tolérance moyenne de la statine qui reste en première intention. Il ne faut donc plus hésiter à associer les anti-PCSK9, à la statine et l’Ezetimibe, si cet objectif n’est pas atteint, malgré leur coût élevé.
- La place des nouvelles classes d’antidiabétiques : Les recommandations de l’ESC prônent la prescription en première intention des nouvelles classes d’antidiabétiques (analogue GLP1 ou iSGLT2) chez les diabétiques à haut risque et très haut risque, tant l’efficacité de ces molécules ont fait leur preuve en termes de protection cardio-vasculaire et rénale, et ont relégué la metformine en seconde ligne, sans prendre en compte le niveau de l’HBA1c ce qui est pour le moins inhabituel. Pour autant, ces études ont essentiellement inclus des patients à très haut risque cardio-vasculaire, déjà traité par metformine. Il ne semble donc pas légitime de remettre en question l’efficacité de cette vielle molécule tant sur le plan glycémique, que par son action sur l’insu lino-résistance, avec des effets plutôt favorables sur le plan cardio-vasculaire, notamment chez les patients obèses. Il ne faut pas, par ailleurs, négliger son faible coût, comparativement aux molécules notamment des analogues GLP1.
La SFD vient conforter cette notion dans sa dernière recommandation sur la stratégie des choix des antidiabétiques, en prenant en compte le meilleur rapport efficacité-tolérance –coût. Elle positionne les iSGLT2 et les analogues GLP1 en deuxième position, après la metformine chez les patients porteurs de maladies athéromateuses et selon leurs profils. Les iSGLT sont à privilégier en cas d’insuffisance cardiaque ou maladie rénale associée. L’analogue GLP1 n’est recommandé que si l’HBA1C reste supérieur aux objectifs. La SFD a estimé qu’il n’y avait pas de preuve suffisante pour le faire quel que soit le taux de l’HbA1C. Il parait donc important que l’indication de ces médicaments soit bien considérés afin d’en faire bénéficier les bonnes personnes.
Article réalisé par Dr Amina Radaoui, service d’endocrinologie, CH perpignan
Résumé d’articles parus sur Diabétologie Pratique :
« Une vision des diabétologues sur les recommandations de l’ESC/EASD 2019 » Dec 2019 Bernard Bauduceau, Patrice Darmon
« Stratification du risque et dépistage de la maladie coronaire chez les patients diabétiques asymptomatiques – Position commune de la SFD et de la SFC » NOV 2021 par Paul Valensi