Article proposé par le Dr Céline Eid, d’après une communication du Dr Sandrine Lablanche au congrès de la Société Francophone du Diabète – mars 2021

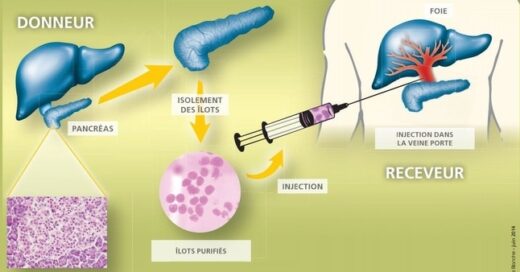
La transplantation d’îlots de Langherans est une thérapie cellulaire du diabète de type 1. Elle consiste à prélever un pancréas chez un donneur en état de mort cérébrale puis à isoler, au sein de ce pancréas, les îlots de Langherans contenant les cellules sécrétrices d’insuline. Ces îlots sont ensuite purifiés et injectés au patient diabétique dans la veine porte au niveau du foie, permettant de délivrer de l’insuline et de réguler de façon autonome la glycémie. Cette thérapeutique nécessite le don de 2 à 3 pancréas pour un succès optimal. Les données du registre international de transplantation d’îlots pancréatiques rapportent une insulino-indépendance de 80 % à 1 an et de 30 % à 5 ans. Les patients greffés doivent bénéficier d’un traitement immunosuppresseur au long cours afin d’éviter le rejet de ces îlots.
Alors que la greffe d’îlots n’était pratiquée jusqu’alors que dans le cadre de programmes de recherche clinique, la Haute Autorité de Santé a émis, en juillet 2020, un avis favorable à la prise en charge de la transplantation d’îlots pancréatiques dans des indications bien précises. L’arrêté ministériel permettant de rendre accessible en soins courants la transplantation d’îlots pour les patients français devrait être publié prochainement au Journal officiel. Il est à noter que cette thérapeutique est déjà disponible en routine dans d’autres pays tels que la Suisse ou le Royaume Uni.
Les indications de la greffe d’îlots de Langherans définies par la HAS sont basées sur la balance bénéfice-risque avec des risques portés par le geste lui-même et la nécessité d’une immunosuppression au long cours.
Ainsi, les patients candidats à l’allogreffe d’îlots (= îlots prélevés sur un autre individu) sont les patients :
– diabétiques de type 1 chroniquement instables avec fonction rénale conservée. L’instabilité glycémique chronique est définie par une variabilité glycémique sur plus de 12 mois, malgré une prise en charge optimale du diabète par une équipe pluri-professionnelle, entrainant des conséquences cliniques et métaboliques imprévisibles telles que des hypoglycémies sévères, altérant la qualité de vie.
– diabétiques de type 1 insuffisants rénaux chroniques avec indication de transplantation rénale
– diabétiques de type 1 porteurs d’un greffon rénal fonctionnel avec une HbA1c supérieure ou égale à 7 % ou présentant des hypoglycémies sévères
Pour ce qui est de l’autogreffe d’îlots (= îlots prélevés sur le patient lui-même), les indications concernent :
– Les patients à risque de diabète par carence en insuline
– Les patients devant bénéficier d’une chirurgie pancréatique étendue ou totale
– Les patients ayant présenté un traumatisme pancréatique entraînant une dévascularisation étendue ou totale du pancréas
Le patient candidat à la greffe d’îlots doit être adressé à une équipe expérimentée et réaliser un bilan pré-greffe afin de s’assurer de l’absence de contre-indication au geste et au traitement immunosuppresseur. Si le bilan pré-greffe est favorable et que le dossier est validé en réunion de concertation pluridisciplinaire, le patient est alors inscrit sur une liste d’attente. Les centres susceptibles d’accueillir des patients pour greffe d’îlots sont actuellement les centres de Grenoble, Lille, Lyon, Montpellier, Strasbourg, Paris, Toulouse, Nantes et Nancy.
Pour conclure, depuis les rapports des premiers succès cliniques des transplantations d’îlots en 2000, l’efficacité et la sécurité de la greffe d’îlots a été validée par plusieurs travaux. Les avancées réglementaires récentes permettent désormais une prise en charge de cette technique dans des indications bien précises et confirment sa place dans la stratégie thérapeutique du patient diabétique de type 1 instable en échec d’un traitement optimisé.