D’après la Prise de position commune de la SFD (Société francophone du diabète) et de l’AFEF (Association française pour l’étude du foie) parue en août 2021 dans Diabetes et Metabolism

Le diabète de type 2 et la cirrhose sont deux pathologies fréquentes responsables respectivement d’environ 5 millions et 1,2 millions de décès dans le monde chaque année. La cirrhose est une maladie grave du foie qui endommage cet organe de manière irréversible. L’inflammation chronique du foie, qui peut résulter d’une consommation excessive et prolongée d’alcool, d’une hépatite chronique virale, d’une stéatohépatite non alcoolique ou d’une maladie rare du foie, détruit les cellules hépatiques et crée une fibrose définitive qui peut évoluer vers des complications (insuffisance hépatique et cancer du foie notamment).

Si le diabète de type 2 est fréquent chez les patients atteints de maladie avancée du foie, les pathologies hépatiques sont également fréquentes chez les patients atteints de diabète de type 2. C’est notamment le cas de la NAFLD (stéatose hépatique non alcoolique) qui est le reflet du syndrome métabolique au niveau hépatique.
(https://www.diabete66.fr/steatose-hepatique-non-alcoolique-chez-le-patient-diabetique-de-type-2-nafld-quel-bilan-en-pratique-courante/).
La cirrhose peut se présenter à différents stades, de la simple forme asymptomatique avec fonction hépatique conservée à l’insuffisance hépatique terminale. La cirrhose peut être « compensée » ou « décompensée » et la fonction hépatique « conservée » ou « altérée ». Le score pronostique de Child-Pugh, basé sur 5 paramètres : la bilirubine, l’albumine, le temps de prothrombine (TP), l’ascite et l’encéphalopathie, permet de classer la cirrhose en 3 classes, A, B et C selon sa sévérité.
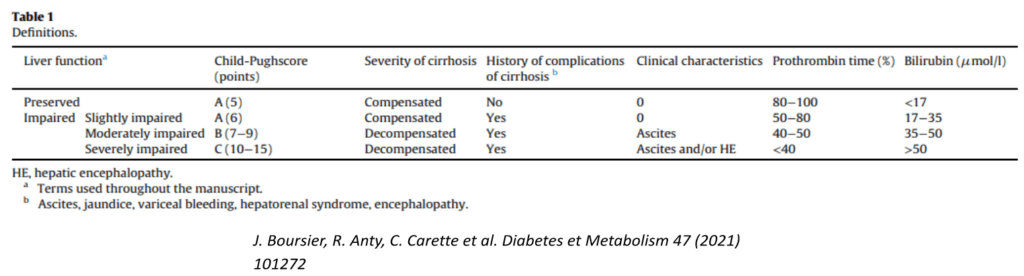
Les auteurs des recommandations suivantes distinguent ainsi quatre catégories de patients :
ceux avec une fonction hépatique conservée
ceux avec une fonction hépatique légèrement altérée
ceux avec une fonction hépatique modérément altérée et
ceux avec une fonction hépatique sévèrement altérée
1. Comment diagnostiquer un diabète chez un patient atteint de cirrhose ?
Le diabète qui est une comorbidité fréquente chez les patients cirrhotiques est un facteur de risque indépendant de mauvais pronostic justifiant un dépistage systématique chez le patient cirrhotique.
Chez les patients cirrhotiques avec fonction hépatique conservée, le diagnostic de diabète repose sur les mêmes tests que pour les patients non cirrhotiques : glycémie à jeûn et HbA1c. Chez les patients avec fonction hépatique altérée ou qui présentent une anémie, l’HbA1c pouvant être sous-estimée, il est recommandé de réaliser une hyperglycémie provoquée orale à 75 g de glucose avec dosage de la glycémie à jeûn et 2 heures après la charge en sucre.
2. Quelle surveillance et quels objectifs glycémiques ?
L’HbA1c doit être utilisée avec prudence du fait de son manque de fiabilité chez le patient cirrhotique avec anémie et/ou fonction hépatique altérée. L’autosurveillance de la glycémie capillaire semble être une bonne alternative chez ces patients. La mesure continue du glucose peut permettre, chez des patients sous sulfamides hypoglycémiants, glinides ou insuline, de détecter des hypoglycémies nocturnes.
Alors que les recommandations habituelles de cibles glycémiques du patient DT2 sont les mêmes pour les patients diabétiques cirrhotiques avec fonction hépatique conservée, il est recommandé de maintenir une glycémie pré-prandiale entre 1 et 2 g/L chez les patients qui présentent une fonction hépatique modérément ou sévèrement altérée.

3. Quel traitement anti-diabétique ?
La metformine peut être utilisée chez les patients qui présentent une fonction hépatique conservée ou légèrement altérée en ajustant la dose à la fonction rénale mais doit être suspendue en cas d’altération modérée à sévère de la fonction hépatique. Certaines études suggèrent une possible réduction du risque de cancer hépatique chez le patient cirrhotique traité par metformine.
Les sulfamides hypoglycémiants et les glinides peuvent être utilisés chez les patients cirrhotiques qui ne présentent pas d’altération de leur fonction hépatique mais doivent être évités chez les patients à risque élevé d’hypoglycémie. Chez les patients avec fonction hépatique légèrement altérée, les sulfamides peuvent être employés de manière prudente à des doses plus faibles. Ils sont en revanche contre-indiqués en cas d’altération modérée ou sévère de la fonction hépatique. Le repaglinide est quant à lui contre-indiqué chez tout patient cirrhotique dès lors qu’il présente une altération de sa fonction hépatique.
La vildagliptine ne doit pas être utilisée en cas de cirrhose avec fonction hépatique altérée. La sitagliptine, la saxagliptine, la linagliptine et l’alogliptine peuvent être utilisées en cas de fonction hépatique légèrement ou modérément altérée mais doivent être suspendues en cas d’altération sévère de la fonction hépatique.
Concernant la classe des inhibiteurs du SGLT2, les données disponibles chez le patient cirrhotique sont insuffisantes mais les études pharmacologiques suggèrent une accumulation croissante du produit avec la dégradation de la fonction hépatique.
En ce qui concerne les analogues du GLP-1, le liraglutide, le dulaglutide et le semaglutide peuvent être employés chez les patients cirrhotiques avec fonction hépatique préservée ou légèrement altérée mais ne sont pas recommandés en cas d’altération sévère de la fonction hépatique. En raison du risque de troubles gastro-intestinaux et de dénutrition avec cette classe thérapeutique, une évaluation nutritionnelle préalable et quelques semaines après l’initiation du traitement est recommandée chez tout patient cirrhotique.
L’insuline peut être utilisée chez tout patient cirrhotique quel que soit le stade de la cirrhose sous couvert d’une titration des doses d’insuline et d’une surveillance régulières afin d’éviter les hypoglycémies. Le schéma recommandé peut comporter une insuline basale seule ou une insuline basale associée à des bolus d’analogues rapides aux moments des repas.
En conclusion
Le diabète est une comorbidité fréquemment associée à la cirrhose. Si les patients diabétiques avec fonction hépatique conservée sont traités selon les recommandations habituelles, ceux qui présentent une fonction hépatique altérée doivent bénéficier d’une prise en charge adaptée avec des objectifs glycémiques plus larges et une surveillance rapprochée.
